儿童隐球菌病
儿童隐球菌病比较少见,约占所有隐球菌病病例的2%[1],但同时它也有较高的病死率。
石家庄非HIV儿童隐球菌脑膜炎的风险因素-病例对照研究
Guo等[2]搜集了石家庄CDC 急性脑膜脑炎综合征监测项目44家医院2007年5月-2012年4月期间的数据,研究儿童隐球菌脑膜炎的流行病学、临床特征和实验室检测,并用病例对照研究确定儿童隐球菌脑膜炎的风险因素。
共有23例非HIV儿童隐球菌脑膜炎患者纳入研究(中位年龄10.91岁,范围:5个月-17岁)。儿童隐球菌脑膜炎的年平均发病率为0.43/10万人,病死率8.7%。大多数患者为男性(60.87%),来自农村(73.91%)。常见的临床症状包括颅压增高,如头痛(78.3%)、恶心(60.9%)、精神状态改变(56.5%)、呕吐(52.2%)和惊厥(43.5%)。常见的实验室检查结果包括白细胞增多(87.0%)、CSF葡萄糖减少(87.0%)、CSF细胞增多(82.6%)、颅压增高(73.9%)和CSF蛋白增高(65.2%)。有无基础疾病患者的流行病学、临床症状和实验室检查结果无差异。
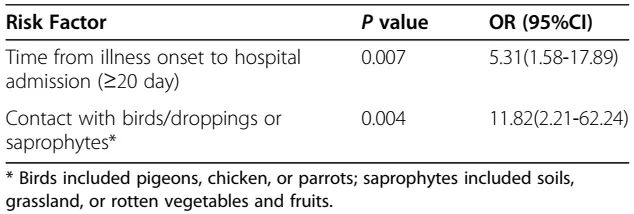
表1 | 多因素条件logistic分析隐球菌脑膜炎的危险因素
多因素条件logistic分析表明儿童从患病到入院间隔≥20天有高风险患隐球菌脑膜炎(OR=5.31,p=0.007)。与鸟、鸟屎或腐生物有接触的儿童比未接触的儿童患隐球菌脑膜炎的风险更高(OR=11.82,p=0.004)。(表1)
仅通过CSF培养确诊隐球菌脑膜炎可能会导致儿童隐球菌脑膜炎的数据被低估。
北京儿童医院(2002-2014)儿童隐球菌病的临床特征和预后
Liu等[3]回顾性分析了2002年-2014年北京儿童医院儿童隐球菌病的临床特征和预后。在13.75年期间,共有53例儿童住院患者确诊隐球菌病,大部分病例来自于华北和华中地区。(图1)
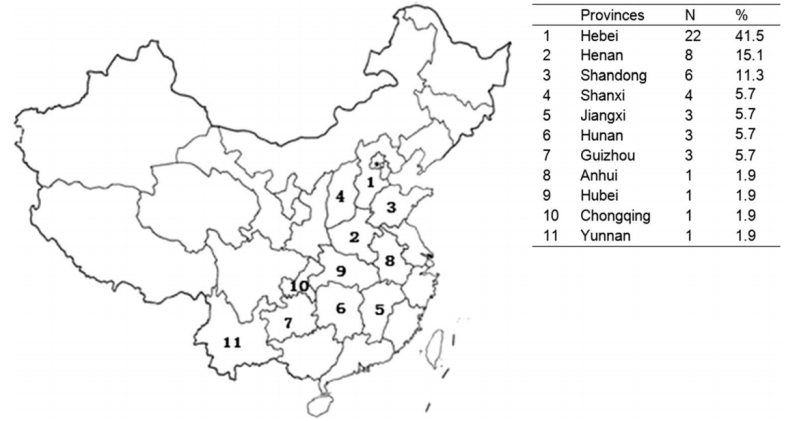
图1 | 2002-2014年北京儿童医院隐球菌病患者来源省份
69.8%的患者为男性。平均年龄7岁,仅有2例患者<2岁。41例(77.4%)患者无基础疾病。发热、头痛和呕吐是最常见的临床症状。最常见的感染部位是CNS(42例,79.2%),其次是肺部(28例,52.8%)。25例(47.2%)患者为播散性隐球菌病。
血培养阳性率为53.3%(16/30)。36/42例患者血清CrAg LA阳性 (85.7%),滴度1:8到>1:1024。42例隐球菌脑膜炎中,经多次腰穿,CSF培养、墨汁染色、CrAg LA检测的阳性率分别为82.9%(34/41)、85.7%(36/42)和82.4%(28/34)。
27例(50.9%)患者出院后接受电话随访,6例(22.2%)患者死亡,均为隐球菌脑膜炎患者。
与神经系统症状或死亡相关的风险因素有头痛(p=0.008)、惊厥(p=0.006)、视力受损(p=0.011)、颈强直(p=0.008)、低红细胞沉降率(p=0.024)和CSF CrAg滴度≥1:1024(p=0.038)。
HIV感染成人和儿童隐球菌病的流行病学
Zuma等[4]回顾性分析了南非国家卫生实验室服务数据库夸祖鲁-纳塔尔省2015年6月-2016年12月期间的数据,对CD4<100 cells/uL的患者通过CrAg LFA检测血清以确定儿童(≤19岁)和成人(>19岁)HIV感染患者隐球菌抗原血症的流行病学。
共收集22741例实验室结果,剔除1074例重复结果和64例信息不足的结果。儿童和成人隐球菌抗原血症的发病率有显著差异[40/1126(3.5%)vs. 1194/20475(5.8%),p=0.001]。(表2)青少年ART治疗中的严重免疫抑制是隐球菌抗原血症的危险因素。应及时处理青少年患者的ART失败并更换合适的处方。
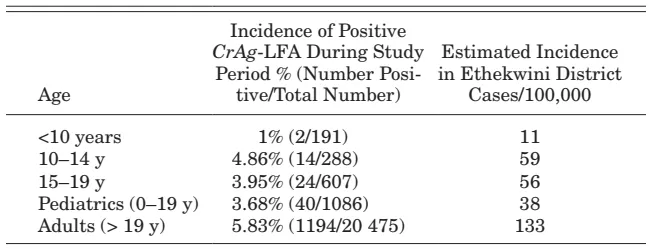
表2 | 不同年龄段的隐球菌抗原血症发病率
值得注意的是,约有70.6%-100%的儿童隐球菌脑膜炎曾被误诊为结核性脑膜炎、病毒性脑膜炎等其他疾病[5-6]。因此,在诊断中确定病原体尤为重要。CSF培养、墨汁染色和隐球菌抗原检测联合应用,可以提高检测的敏感性。同时,儿童隐球菌脑膜炎预后较差,治疗时间长。儿童隐球菌病的诊断和治疗仍面临巨大挑战。
参考文献:
[1] Susan T. Meiring, Vanessa C. Quan, Cheryl Cohen, et al. A comparison of cases of paediatric-onset and adult-onset cryptococcosis detected through population-based surveillance, 2005-2007. AIDS. 2012; 26:2307-2314.
[2] Jianhua Guo, Jikun Zhou, Shiyong Zhang, et al. A case-control study of risk factors for HIV negative children with cryptococcal meningitis in Shi Jiazhuang, China. BMC Infectious Diseases. 2012; 12:376.
[3] Linlin Liu, Lingyun Guo, Yue Liu, et al. Clinical characteristics and prognosis of pediatric cryptococcosis in Beijing Children’s Hospital, 2002-2014. Eur J Pediatr. 2017;176(9):1235-1244.
[4] Phumzile Zuma, Yogandree Ramsamy, Koleka Mlisana, et al. Serum Cryptococcal Antigen Testing in Immunosuppressed HIV-positive Children and Adolescents. Pediatr Infect Dis J. 2020;39(3):217-220.
[5] Ling-yun Guo, Lin-lin Liu, Yue Liu, et al. Characteristics and outcomes of cryptococcal meningitis in HIV seronegative children in Beijing, China, 2002-2013. BMC Infectious Diseases. 2016;16:635.
[6] Zhu Yuanjie, Chen Jianghan, Xu Nan, et al. Cryptococcal meningitis in immunocompetent children. Mycoses. 2012;55(2):168-71.



